L’appendicite è un’infezione dell’appendice vermiforme, ossia di quel piccolo tratto di intestino a fondo cieco, connesso alla prima parte del colon. L’appendice è un condotto molto sottile, che si diparte dalla parete mediale del cieco, 2-3 cm al di sotto della valvola ileociecale (la valvola che connette l’intestino tenue con il crasso), terminando con un’estremità libera solitamente diretta verso il basso; non rare sono le variazioni anatomiche o di posizione . Misura 5-8mm di calibro per una lunghezza variabile tra 6 e 10cm. Qualunque sia l’orientamento dell’appendice, verso l’alto, il basso, lateralmente o medialmente, rimane costante il suo sbocco nel cieco (prima porzione del colon) che, proiettato a sulla parete addominale, corrisponde alla metà della linea che unisce la spina iliaca anteriore superiore destra all’ombelico (punto di Mc Burney). Questo è il punto dove più frequentemente si localizza il dolore dell’appendicite, pur con tutta una serie di variabilità individuali legate alla direzione assunta dal viscere. Rara nei primi 3-4 anni di vita, la sua frequenza va aumentando gradualmente raggiungendo l’apice nella 2ª e 3ª decade di vita. Caratteristicamente si contraddistinguono 3 stadi evolutivi dell’infezione appendicolare:
- Appendicite iperemica: l’appendice è aumentata di volume, edematosa e arrossata
- Appendicite gangrenosa: Il processo infettivo ha coinvolto tutto lo spessore del viscere determinando la gangrena della parete e quindi la perforazione.
-
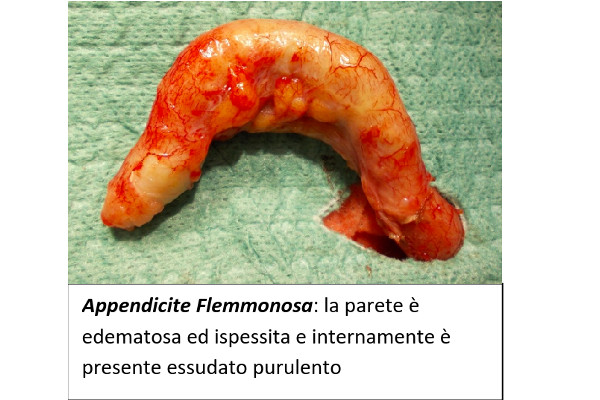
Appendicite Flemmonosa: la parete dell’appendice è fortemente edematosa ed ispessita; internamente si è raccolto dell’essudato purulento. Si presenta ricoperta da pus e tralci di fibrina. E’ la fase che anticipa la perforazione.
E’ causata da un’infezione batterica di origine endo-luminale, ossia a partenza dall’interno dell’appendice stessa.
Ruolo favorente è costituito dall’ostruzione del lume appendicolare da parte di feci compatte (coproliti), parassiti o dall’ostruzione provocata da un ingrandimento dei tessuti linfatici circostanti o da briglie aderenziali.
La sintomatologia classica è costituita da dolore profondo, continuo e ingravescente localizzato prima in regione peri-ombelicale destra per poi localizzarsi in fossa iliaca destra associato a febbre, inappetenza, nausea e vomito. La febbre raramente è elevata.
Il vomito non è particolarmente insistente.
Il paziente preferisce mantenere costantemente la stessa posizione, spesso con gli arti inferiori flessi sul busto, evitando il più possibile i movimenti che intensificherebbero il dolore.
Salire e scendere le scale, saltare e poi, più tardivamente, semplicemente camminare provoca un intenso dolore addominale (dolorabilità di rimbalzo).
Saltuariamente il dolore è percepito anche a livello della coscia destra o che peggiora durante la minzione; ciò è dovuto alla particolare posizione dell’appendice nei confronti del muscolo Psoas e della vescica.
L’evoluzione è piuttosto rapida e grave nei bambini più piccoli a causa della sottigliezza della parete appendicolare e delle ridotte capacità di difesa rivestite dall’omento, ossia di quel tessuto linfoide mobile all’interno dell’addome che si localizza attorno a processi infiammatori con il fine di localizzare e contrastare la diffusione del processo infettivo.
Con la perforazione, il liquido purulento contenuto nell’appendice insieme alle feci invadono la cavità peritoneale, ossia quello spazio all’interno della cavità addominale ove sono contenuti tutti i visceri, dando origine alla peritonite. A questo punto il dolore addominale diventa molto intenso, difficilmente tollerabile; ogni movimento evoca un’importante sofferenza, la febbre si innalza e le condizioni generali peggiorano rapidamente con il progredire dello stato settico (infezione generalizzata).
Un’appendicite con peritonite generalizzata se non trattata chirurgicamente ha una evoluzione fatale.
Nel paziente più grande il peritoneo e l’omento sono in grado spesso di creare una barriera in grado di bloccare la diffusione del processo infettivo a tutta la cavità peritoneale localizzandolo a formare veri e propri ascessi localizzati.
In caso di peritonite circoscritta la prognosi rimane ugualmente sfavorevole ma con qualche eccezione legata ai rapporti che la raccolta corpuscolata può contratte con particolari visceri quali retto, vagina, vescica nei quali può fistolizzare riversando il materiale purulento contenuto. L’esame obiettivo caratteristicamente consente di constatare la presenza di una netta dolorabilità in fossa iliaca destra a livello del punto di Mc Burney (dal chirurgo Charles McBurney che alla fine dell’ 800 lo individuò per la prima volta) con una contrattura involontaria dei muscoli addominali in tale sede (contrattura di difesa).
Il rilascio rapido della pressione esercitata in tale sede spesso evoca un intenso dolore (segni di Blumberg o dolorabilità di rimbalzo) segno di un risentimento peritoneale. La pressione esercitata in fossa iliaca sinistra può evocare un dolore in fossa iliaca destra (segno di Rovsing).
Al sospetto diagnostico si giunge attraverso un’attenta raccolta della storia clinica (anamnesi), uno scrupoloso esame obiettivo e, sebbene non esista un esame di laboratorio specifico, attraverso l’esecuzione di esami ematochimici che possono dimostrare un innalzamento della numero dei globuli bianchi (leucocitosi neutrofila) e della PCR, entrambe segni di un’infezione in atto.
Saltuariamente, soprattutto nelle fasi iniziali, il quadro infettivo appendicolare può non è supportato dalla positività degli esami ematochimici. La radiografia dell’addome e l’ecografia possono aiutare nella formulazione della diagnosi, soprattutto nei casi meno evidenti.
In diagnosi differenziale, vale a dire le patologie differenti che mimano la sintomatologia dell’appendicite, rientra la pielonefrite (infezione dei reni e delle vie urinarie alte), la calcolosi renale e ureterale, la gastroenterite, la polmonite (soprattutto se basale destra), le patologie a carico delle ovaio e delle tube, l’adenite mesenterica (infiammazione localizzata nei linfonodi endoaddominali), la peritonite primitiva (tipicamente della femmina), le patologie della colecisti e delle vie biliari, le malattie infiammatorie croniche intestinali (Morbo di Crohn e rettocolite ulcerosa), l’invaginazione intestinale e più raramente la diverticolite di Meckel e la torsione primitiva dell’omento.
Con il sospetto diagnostico di appendicite acuta è necessario procedere all’esplorazione chirurgica o laparoscopica che permette di confermare la diagnosi e di procedere all’asportazione dell’appendice ed eventualmente bonificare aree endoaddominali interessate dalla progressione del processo infettivo.
L’intervento viene eseguito in anestesia generale con un’unica incisione sottombelicale (asportazione transombelicale videoassitita) o con l’inserimento altri 2 strumenti laparoscopici (tecnica laparoscopica) o con incisione classica in fossa iliaca destra (tecnica laparotomica).
Nel decorso postoperatorio può essere necessaria la somministrazione di antibiotici per contrastare l’evoluzione dell’infezione, soprattutto nei casi di appendicite più avanzata.
Dopo un breve digiuno e non appena l’intestino riprende la sua normale mobilità, si può riprendere una graduale rialimentazione.
La dimissione è normalmente prevista dopo pochi giorni dall’intervento, con una certa variabilità in funzione del grado diffusione dell’infezione.
Ringrazio per questo articolo
Dott. Benvenuti Stefano
Chirurgo Pediatra
U.O.C. Chirurgia Pediatrica
Ospedale dei Bambini
ASST: Spedali Civili di Brescia
Potrebbe anche interessarti:
[widgetkit id=”122″]